山中先生のiPS細胞について。
その2〜iPS細胞を利用した医療応用、 臨床研究について、現在どの程度まで研究が進んでいるの?
前回のマナビラボでは、万能細胞と呼ばれる「iPS細胞」がどのような細胞かについて学び、再生医療への応用が期待されていることを紹介しました。今回のマナビラボでは、実際にiPS細胞を用いてどのような治療や医療への応用が行われているかについて学びましょう。
iPS細胞と再生医療
まずおさらいとして、前回のマナビラボでは、iPS細胞には次のような特徴があることを学びました。
①iPS細胞は、私たちの皮膚細胞のような体の細胞に「山中因子」と呼ばれる4つの遺伝子を導入することで作ることができます(自分の細胞を使うので、移植した時に拒絶反応が起こりません)。
②ほぼすべての種類の細胞に分化することができます(治療に必要な組織・臓器の細胞を手に入れることができます)。
③とてもよく増殖することができます(治療に用いる細胞不足の問題が解決できます)。
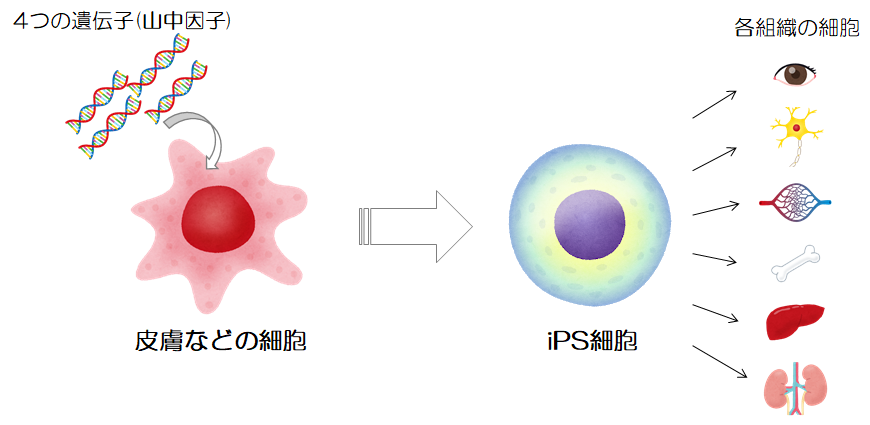
このような特徴から、iPS細胞の再生医療への応用が大きく期待されています。ノーベル賞受賞直後には、国から10年間で1100億円の研究費が投じられることが決定され、国家プロジェクトとして“日本発”の再生医療の研究が行われてきました。
iPS細胞を用いた臨床試験
 もしかするとニュースをご覧になって覚えている方もいるかもしれませんが、今から6年前の2014年9月に、「加齢黄斑変性」という目の病気に対して、世界で初めてiPS細胞を使った治療が行われました。
もしかするとニュースをご覧になって覚えている方もいるかもしれませんが、今から6年前の2014年9月に、「加齢黄斑変性」という目の病気に対して、世界で初めてiPS細胞を使った治療が行われました。
この治療では、患者さん自身の皮膚細胞からiPS細胞を作り、さらにそのiPS細胞から網膜細胞という目の細胞を作って患者さんの目に移植しました。この患者さんでは手術後2年後の診察でも視力が維持されていて、拒絶反応も起こらず、良好な経過が見られています。
このほかにも、iPS細胞から作った目の角膜や心筋細胞、パーキンソン病治療のための神経細胞などを用いた臨床試験が進められています。
iPS細胞の再生医療の問題点
このように実際に治療に成功しているiPS細胞ですが、実はいくつかの問題点があります。
1つ目は、費用と時間の問題です。上記の加齢黄斑変性の治療では、患者さんからiPS細胞を作り手術を行うまで、10ヶ月間もかかっています。また、そのためにかかった費用は数千万~1億円とも言われています。これではなかなか一般的に普及するのは難しいと言えます。
2つ目は安全性の問題です。iPS細胞は遺伝子を導入することで多分化能力や増殖能力を手に入れていますが、同じように遺伝子の変異によってとても高い増殖能力を持つようになった細胞があります。それは「がん細胞」です。
私たちの体には、必要な時に必要なだけ細胞が増えて体を維持しており、必要以上に細胞が増えないようにストップする仕組みがあります。がん細胞は遺伝子変異によってこのストップする仕組みが壊れており、自分勝手に増え続けた結果、細胞の塊である腫瘍を作って臓器の機能を阻害し、私たちの命を脅かします。
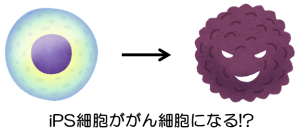 実はiPS細胞でも同じことが起こります。iPS細胞をそのまま動物の体内に移植すると、iPS細胞は好き勝手に増殖して腫瘍を作ることが分かっています。
実はiPS細胞でも同じことが起こります。iPS細胞をそのまま動物の体内に移植すると、iPS細胞は好き勝手に増殖して腫瘍を作ることが分かっています。
一方で、例えば上記の網膜細胞のような分化した細胞は腫瘍を作ることはありませんが、iPS細胞から作った網膜細胞では遺伝子が操作されているため、もしかすると遺伝子に変異が起きて細胞ががん化する恐れも考えられます。
そのため、万が一にもがん化することがないように、移植治療に使われる前には本当に安全かどうか、徹底的に検査する必要があり、それが時間と費用がかかる原因のひとつとなっています。
このように、iPS細胞を利用した治療が広く行われるようになるには、費用や時間といったコスト面、そして安全面の課題をクリアする必要があります。これらを解決するための研究が行われていますが、もう少し時間がかかりそうです。
iPS細胞のもうひとつの医療応用『iPS創薬』
実はiPS細胞は、再生医療以外にもうひとつ医療への応用が期待されています。それが「薬の開発(創薬)」です。
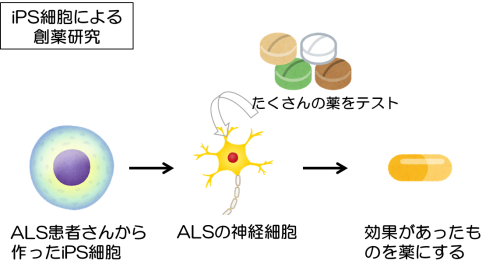
薬の開発方法のひとつに、「細胞スクリーニング」という方法があります。これは、たとえば抗がん剤の開発の場合、培養したがん細胞に何千種類という化学物質をそれぞれ添加して、その中からがん細胞を殺す効果がある化学物質を探し出す方法です。
この細胞スクリーニングのための細胞にiPS細胞から作られた細胞が利用されます。
例えば、筋萎縮性側索硬化症(ALS)という、遺伝子の変異によって脳の神経細胞に異常が起こる難病があります。このALSに対しては、まだ有効な治療薬はありません。なぜなら、細胞スクリーニングに必要な神経細胞をALSの患者さんの脳から取り出すわけにもいかないため、開発を進めることができなかったからです。
そこで、ALS患者さんの皮膚細胞などからiPS細胞を作り、そのiPS細胞から神経細胞を作り出したところ、できた神経細胞はALSの神経と同じように異常を示すことが分かりました。そのiPS由来の神経細胞を使って、ALSの治療薬の開発が行われ、候補となる薬も見つかってきています。
このように、iPS細胞は移植治療だけでなく薬の開発にも活かされています。このiPS細胞を利用した薬の開発は「iPS創薬」とも呼ばれています。
今月の学び
iPS細胞を利用した再生医療の開発が進められていて、すでに目の病気に対して移植治療に成功しています。ただし、時間や費用といったコスト面、そして安全面にまだ解決すべき課題が残っていると言えます。一方で、これまで開発が難しかった薬の開発にも利用されており、「iPS創薬」と呼ばれる新しい薬の開発方法として期待されています。
